- Ana Sayfa
- Ameliyatsız Tedaviler
- Varikosel Embolizasyonu
- Varikosel Embolizasyonu Tedavisi
- Her varikosel kısırlık yapar mı?
- Pampiniform Pleksus nedir? Ven çapı ne olmalıdır?
- Tekrarlayan (Nüks) Varikosel ve Tedavisi
- Testis damarlarında genişleme, varikosel çapı (mm) ne anlama gelir?
- Varikosel Ameliyatı Sonrası Ağrı
- Varikosel Belirtileri
- Varikosel için Doğal Tedavi
- Varikosel Tedavi Edilmeli mi? Tedavi Edilmezse Ne Olur
- Varikosel ve Azospermi
- Varikosel ve Karın Ağrısı Arasındaki Bağlantı
- Varikosel ve Testis Küçülmesi (Atrofi)
- Varikoselde Ağrı
- Varikoselin Cinselliğe Etkisi
- Varikoselin Dereceleri – Evreleri
- Varis nedir? Neden oluşur?
- Ameliyatsız Miyom Tedavisi
- Ameliyatsız Varis Tedavisi
- Ameliyatsız Varis Tedavisi, Klasik Varis Ameliyatı Farkları
- Bacakta kılcal damar varisi (örümcek damarlar)
- Bacakta kılcal damar varisi tedavisi
- Bacakta Kronik Venöz Yetmezlik Nedir? Belirtileri ve Tedavisi
- Köpük (Skleroterapi) Tedavisi
- Lazerle Varis Tedavisi (Endovenöz Ablasyon)
- Radyofrekans (RF ablasyon) ile Varis Tedavisi
- Radyofrekans ile Lazer arasındaki farklar
- Perforan Ven Yetmezliği Nedir? Ameliyatsız Tedavi Seçenekleri
- Basur (Hemoroid) Ameliyatsız Tedavisi
- Meme Fibroadenomu Ameliyatsız Tedavisi
- Pelvik Konjesyon Sendromu: Anjiyo ile Tedavisi
- Tiroid Nodülü Tedavisi
- Tiroid Nodül Ablasyon Tedavisi
- Tiroid Nodülünde Ne Zaman Takip, Ne Zaman Tedavi Gerekir?
- Benign ve Malign Tiroid Nodülü: Farklar ve Belirleyici Özellikler
- Guatr nedir? Belirtileri nelerdir?
- Hipoekoik, izoekoik ve hiperekoik nodül ne demektir?
- Solid, Kistik, Kolloid nodül ne demektir?
- Tiroid nodülü kanlanması. Periferik,santral,artmış,azalmış ne demek
- Tiroid nodülü neden olur? Belirtileri nelerdir?
- Tiroid nodülü küçülür mü? Nasıl küçülür?
- Varikosel Embolizasyonu
- Biyopsiler
- Girişimsel Radyoloji
- Soru Cevap

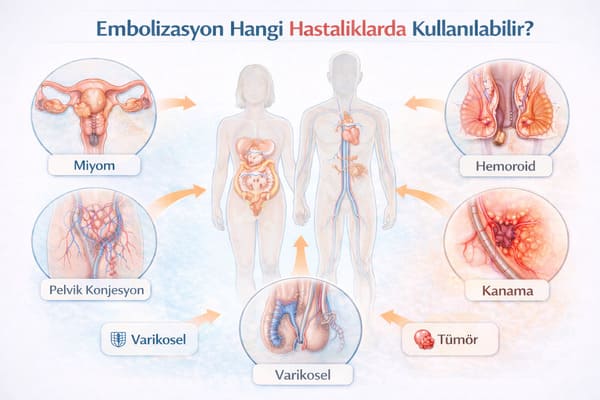
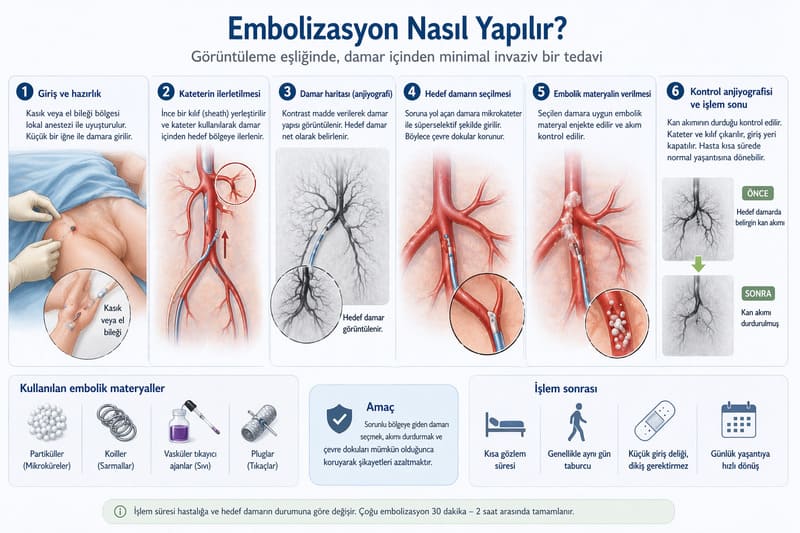
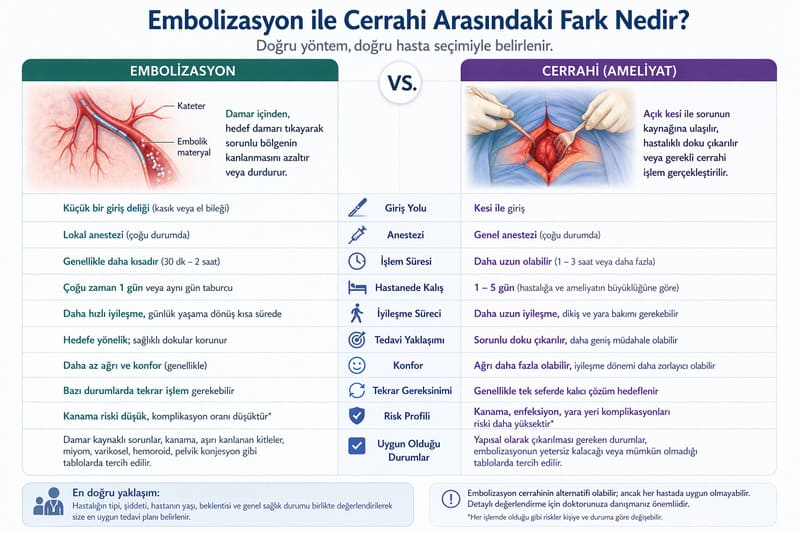
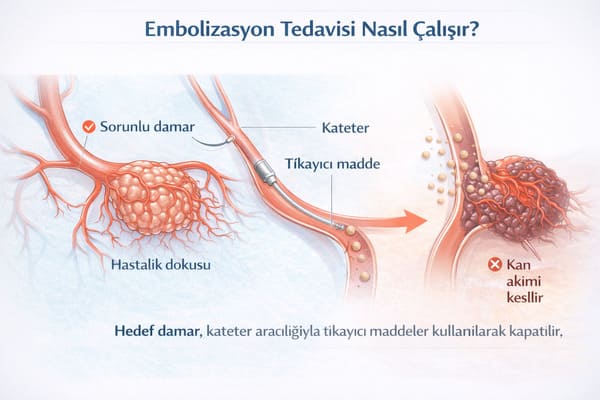 Vücuttaki her organ ve her doku yaşamını kan akımıyla sürdürür. Kan, oksijen ve besin taşır. Eğer bir dokunun aşırı büyümesi, kanaması ya da hastalıklı davranışı bu damarsal beslenmeyle ilişkiliyse, o zaman tedavide hedef damarı kontrol etmek anlamlı hale gelir.
Vücuttaki her organ ve her doku yaşamını kan akımıyla sürdürür. Kan, oksijen ve besin taşır. Eğer bir dokunun aşırı büyümesi, kanaması ya da hastalıklı davranışı bu damarsal beslenmeyle ilişkiliyse, o zaman tedavide hedef damarı kontrol etmek anlamlı hale gelir.