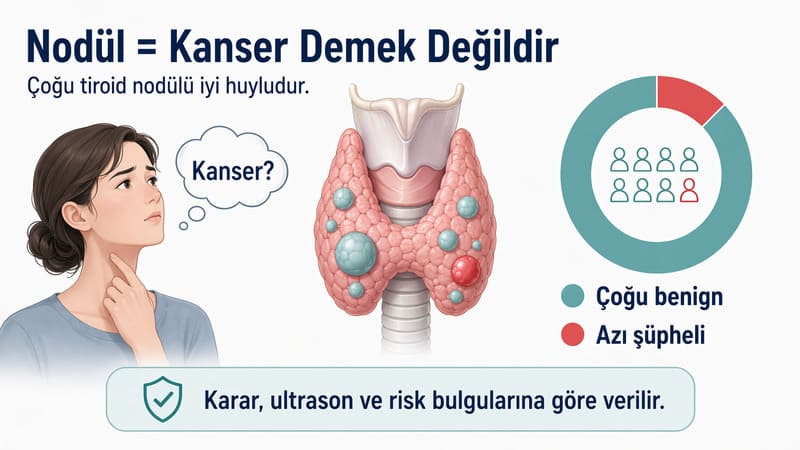
Tiroid nodülü saptandığında hastaların aklına en hızlı gelen sorulardan biri şudur: “Buna biyopsi gerekir mi?” Çünkü boyunda bir nodül duyulduğu anda çoğu kişi zihninde doğrudan kanser ihtimaline gider. Oysa pratikte her tiroid nodülü biyopsi gerektirmez. Hatta güncel yaklaşımın en önemli amacı, gerçekten biyopsi gereken nodülleri doğru seçerken gereksiz biyopsileri azaltmaktır.
Burada karar yalnızca nodülün varlığına göre verilmez. Nodülün ultrasondaki görünümü, boyutu, tiroid hormon durumu, hastanın yaşı, risk öyküsü, büyüme davranışı ve bazen lenf nodlarıyla ilgili bulgular birlikte değerlendirilir. Yani doğru soru “Nodül var, biyopsi yapalım mı?” değil; “Bu nodülün risk profili biyopsi gerektirecek kadar güçlü mü?” sorusudur.
American Thyroid Association tiroid nodüllerinin büyük kısmının benign olduğunu, ama değerlendirme gerektiğini açık biçimde vurgular. Mayo Clinic de tiroid nodülü değerlendirmesinde ultrason, TSH ve gerektiğinde ince iğne aspirasyon biyopsisinin temel araçlar olduğunu belirtir. American College of Radiology TI-RADS sistemi ise hangi nodüllerin boyut ve ultrason paternine göre biyopsiye yönlendirilmesi gerektiğini standartlaştırmayı amaçlar.
Bu yazıda tiroid nodülünde biyopsinin ne zaman gerektiğini, ne zaman hemen gerekmediğini, biyopsi sonucunun nasıl yorumlandığını ve biyopsiyle benignliği netleşen seçilmiş nodüllerde RF ile mikrodalga ablasyonun tedavi seçenekleri arasında nasıl öne çıktığını sade ama klinik olarak net bir dille anlatacağım.
Kısa karar özeti: Her tiroid nodülü biyopsi gerektirmez. Biyopsi kararı çoğu zaman ultrason riski ve boyut birlikteliğiyle verilir. Düşük TSH varsa önce sintigrafi ile sıcak nodül dışlanabilir. Biyopsi benign geldikten sonra büyüyen, baskı yapan ya da kozmetik sorun oluşturan nodüllerde RF ve mikrodalga ablasyon tedavi seçeneği olarak öne çıkabilir.
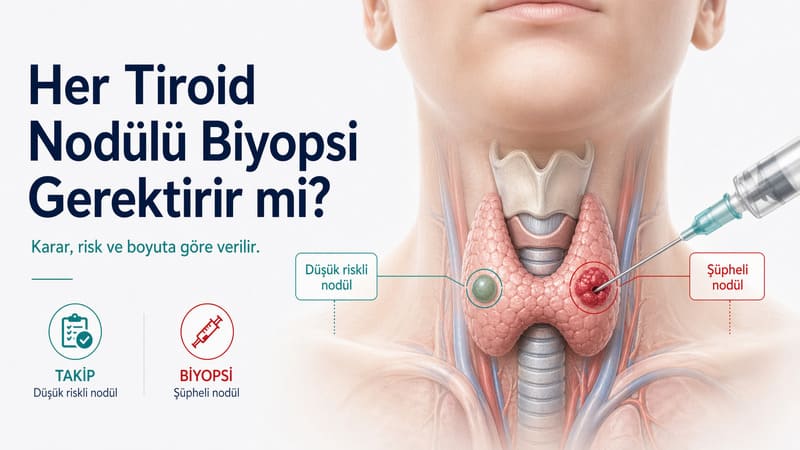
Her tiroid nodülü için biyopsi gerekir mi?
Hayır. Bu konudaki en önemli yanlış anlamalardan biri, tiroidde saptanan her nodülün mutlaka biyopsi gerektirdiğini düşünmektir. Oysa çok sayıda nodül küçük, düşük riskli ve izlemle yönetilebilecek yapıdadır. Güncel yaklaşım tam tersine, gereksiz biyopsiyi azaltmaya çalışır.
ATA, tiroid nodüllerinin çoğunun kanser olmadığını ve değerlendirmede ultrason ile ince iğne biyopsisinin seçilmiş şekilde kullanıldığını anlatır. Bu yaklaşımın anlamı şudur: biyopsi değerli bir testtir ama doğru nodüle uygulanmalıdır. Aksi halde hastaya gereksiz işlem, kaygı ve tekrar kontrol yükü getirebilir.
Bazı nodüller tamamen kistik olabilir, bazıları spongiform yapıda olabilir, bazıları ise küçük ve ultrason açısından düşük riskli görünebilir. Bu tip nodüllerde her zaman ilk adım biyopsi değildir. Önce nodülün nasıl bir nodül olduğu anlaşılmalıdır. [Tiroid nodülü neden olur? Belirtileri nelerdir?](https://www.girisimsel.com.tr/ameliyatsiz-tedaviler/tiroid/tiroid-nodulu-neden-olur-belirtileri-nelerdir/) ve [solid, kistik, kolloid nodül ne demektir?](https://www.girisimsel.com.tr/ameliyatsiz-tedaviler/tiroid-nodul-ablasyon-tedavisi/solid-kistik-kolloid-nodul-ne-demektir/) başlıkları bu ayrımı anlamak için iyi bir zemin sunar.
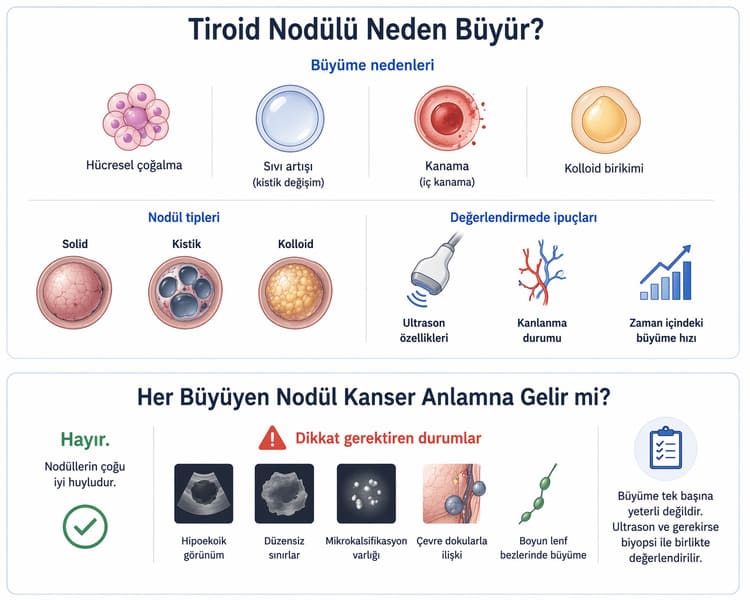
Öte yandan bazı nodüller daha küçük olsa bile ultrasonda dikkat çekici bulgular taşıyabilir. İşte burada boyut tek başına değil, boyut ile riskin birleşimi önem kazanır. Yani biyopsi kararı santimetre hesabından çok daha fazlasıdır.
Biyopsi kararından önce neden ultrason ve TSH bakılır?
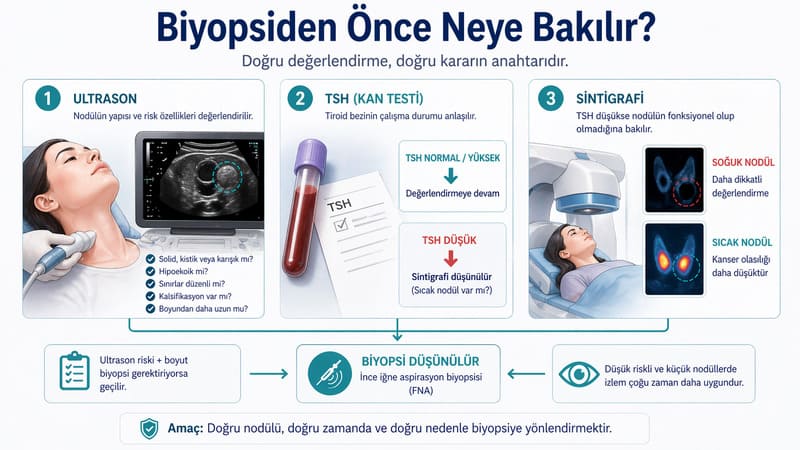
Tiroid nodülünde biyopsi gerekip gerekmediğini anlamanın ilk basamakları ultrason ve TSH’dır. Çünkü nodülün yalnızca boyutunu değil, davranışını düşündüren ipuçlarını bu değerlendirme verir. Ultrasonda nodülün solid mi kistik mi olduğu, hipoekoik olup olmadığı, kenarlarının düzensiz görünüp görünmediği, içinde noktasal kalsifikasyon bulunup bulunmadığı ve boyundan daha uzun yani “taller-than-wide” yapıda olup olmadığı gibi ayrıntılar risk düzeyini değiştirir.
Bu nedenle [hipoekoik, izoekoik ve hiperekoik nodül ne demektir?](https://www.girisimsel.com.tr/ameliyatsiz-tedaviler/tiroid/hipoekoik-izoekoik-ve-hiperekoik-nodul-ne-demektir/) veya [tiroid nodülü kanlanması ne demek?](https://www.girisimsel.com.tr/ameliyatsiz-tedaviler/tiroid/tiroid-nodulu-kanlanmasi-periferiksantralartmisazalmis-ne-demek/) gibi teknik görünen başlıklar gerçekte biyopsi kararının merkezindedir. Çünkü düşük riskli ve yüksek riskli nodülleri birbirinden ayıran şey çoğu zaman bu ultrason ayrıntılarıdır.
TSH ise başka bir nedenle kritik önemdedir. Eğer TSH düşükse, yani nodülün otonom çalışıyor olma ihtimali varsa, biyopsi kararı doğrudan verilmez. Mayo Clinic sıcak nodüllerin tiroid sintigrafisinde fazla iyot tuttuğunu ve bu nodüllerin nadiren kanser olduğunu belirtir. Bu nedenle düşük TSH’lı hastada önce sintigrafi ile hiperfonksiyon gösteren bir nodül olup olmadığına bakmak gerekebilir.
Kısacası biyopsi, çoğu zaman değerlendirme zincirinin ilk değil ikinci halkasıdır. Önce ultrason ve hormon durumu ile nodülün biyopsiye gerçekten aday olup olmadığı anlaşılır.
Hangi nodüllerde biyopsi daha çok gerekir?
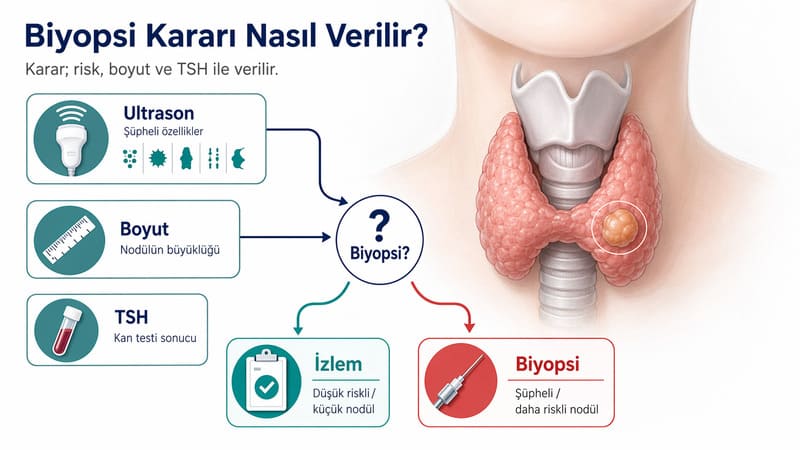
Biyopsi gerekliliği en çok ultrason risk paternine ve nodül boyutuna göre şekillenir. Güncel pratikte bunun için sık kullanılan sistemlerden biri ACR TI-RADS’tır. ACR TI-RADS alternatif değerlendirme çizelgesi, nodülleri TR1’den TR5’e kadar sınıflar ve hangi boyutta biyopsi önerileceğini belirtir.
Bu çerçevede TR5 yani en şüpheli grupta biyopsi genellikle 1 cm ve üzerindeki nodüllerde düşünülür. TR4 grubunda eşik çoğu zaman 1.5 cm, TR3 grubunda ise 2.5 cm düzeyindedir. TR1 ve TR2 nodüller çoğu zaman biyopsi gerektirmez. Bu yaklaşımın amacı özellikle düşük riskli nodüllerde gereksiz biyopsiyi azaltmaktır.
ATA yaklaşımı da benzer mantıkla ilerler. Yüksek veya orta şüpheli paternlerde biyopsi genellikle daha küçük boyutlarda gündeme gelirken, düşük şüpheli nodüllerde eşik daha yukarı çıkar. Çok düşük riskli ya da spongiform nodüllerde ise biyopsi çoğu zaman daha seçici uygulanır. Buradaki temel fikir nettir: nodül ne kadar şüpheli görünüyorsa biyopsi eşiği o kadar düşer.
Bu yüzden “1 santimi geçtiyse biyopsi gerekir” gibi tek cümlelik kurallar güvenli değildir. Çünkü 9 mm’lik yüksek riskli bir nodül ile 1.8 cm’lik düşük riskli bir nodül aynı anlama gelmez. Karar, boyut ile ultrason paterninin birlikte okunmasına dayanır.
Hangi durumlarda biyopsi hemen gerekmeyebilir?
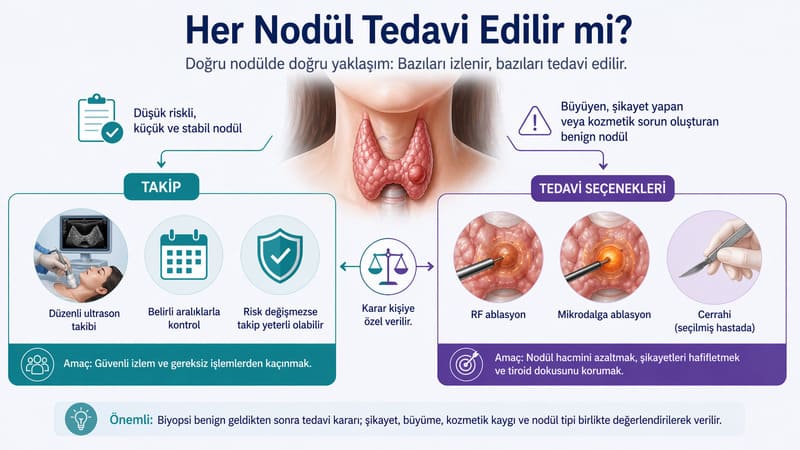
Biyopsinin hemen gerekmediği en tipik grup, düşük riskli küçük nodüllerdir. Saf kistik nodüller, spongiform yapıdaki nodüller veya düşük riskli ultrason bulgularına sahip küçük lezyonlar çoğu zaman önce takip edilir. Çünkü bu nodüllerde biyopsi yapılmasının tanısal katkısı sınırlı olabilir.
Bir diğer önemli grup sıcak nodüllerdir. TSH baskılıysa ve sintigrafide nodül hiperfonksiyon gösteriyorsa kanser olasılığı genellikle daha düşüktür. Bu durumda biyopsiden önce hormon fazlalığını ve nodülün işlevsel davranışını anlamak daha mantıklı olabilir. Yani her nodül için “önce biyopsi” refleksi doğru değildir.
ATA ayrıca biyopsi için küçük kalan nodüllerin de tamamen göz ardı edilmediğini, uygun aralıklarla ultrason takibinin önemli olduğunu belirtir. Bu bize şu pratik mesajı verir: biyopsi yapılmaması, nodülün unutulacağı anlamına gelmez. Bazen en doğru yaklaşım güvenli ve planlı izlemektir.
Burada hasta açısından rahatlatıcı ama önemli bir ayrım vardır. “Şimdilik biyopsi gerekmiyor” cümlesi “önemsiz” demek değildir. Daha çok, o andaki riskin biyopsi gerektirecek eşiğe ulaşmadığı anlamına gelir.
Boyut dışında biyopsi kararını hangi işaretler etkiler?
Boyut ve ultrason paterni temel belirleyicilerdir ama tek belirleyiciler değildir. Boyunda şüpheli lenf nodu varlığı, ses kısıklığı, hızlı büyüme öyküsü, çocukluk çağında boyun bölgesine radyasyon öyküsü, güçlü aile öyküsü veya klinik ile görüntüleme arasında uyumsuzluk gibi durumlar biyopsi kararını daha erken gündeme getirebilir.
Özellikle ultrasonda tiroid dışına uzanım düşündüren görünüm, mikrokalsifikasyonlar, düzensiz sınırlar veya lenf nodlarında şüpheli değişiklikler varsa biyopsi eşiği daha hassas yorumlanır. ACR çizelgesinde de kesin ekstratiroidal uzanımın malignite lehine kabul edilmesi gerektiği belirtilir. Bu tip durumlarda yalnızca nodülün ölçüsüne bakmak yetersiz kalır.
Aynı şekilde bir nodül daha önce benign raporlanmış olsa bile zaman içinde belirgin büyüme göstermişse, yeni şüpheli ultrason bulguları eklenmişse veya hastanın klinik tablosu değişmişse tekrar biyopsi ya da yeniden değerlendirme gerekebilir. Bu nedenle biyopsi kararı dinamik bir karardır; tek bir günün kararı sonsuza kadar sabit kalmaz.
Kısacası biyopsi gerekliliğini artıran şey sadece santimetre değil, santimetreye eşlik eden risk işaretleridir.
İnce iğne aspirasyon biyopsisi tam olarak ne sağlar?
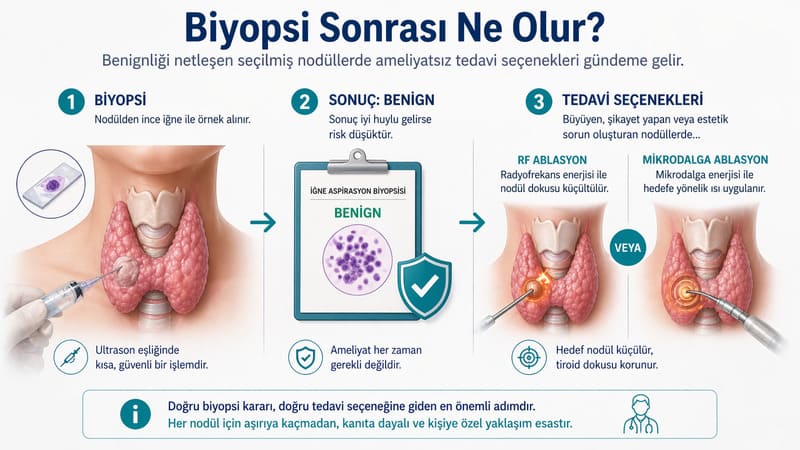
Tiroid nodülünde en sık kullanılan biyopsi yöntemi ince iğne aspirasyon biyopsisidir. ATA’nın FNA biyopsi sayfası bunun genellikle ultrason eşliğinde, ince bir iğne ile ve kısa sürede yapılan güvenli bir işlem olduğunu belirtir. [Tiroid ince iğne aspirasyon biyopsisi](https://www.girisimsel.com.tr/biyopsiler/tiroid-biyopsisi/) de aynı nedenle nodül değerlendirmesinin temel basamaklarından biridir.
Biyopsi, nodülün yüzde yüz iyi huylu veya kötü huylu olduğunu her zaman tek seferde garanti etmez; ama karar ağacındaki en güçlü tanısal adımlardan biridir. Sonuç çoğu zaman benign, malign, malignite şüphesi, indeterminate yani belirsiz ya da nondiagnostik yani yetersiz örnek şeklinde raporlanır.
Benign sonuç, çoğu hastada ameliyat ya da ileri agresif yaklaşım ihtiyacını azaltır ve daha rahat bir takip planı kurulmasını sağlar. Malign ya da malignite şüphesi içeren sonuçlar ise cerrahi değerlendirmeyi öne çıkarır. Belirsiz sonuçlar bazen tekrar biyopsi, bazen moleküler testler, bazen de cerrahi değerlendirme gerektirebilir.
Bu yüzden biyopsinin esas gücü, nodülü tek başına “iyi” ya da “kötü” etiketiyle değil; yönetim planını daha sağlam bir zemine oturtmasıdır.
İlk biyopsi yetersiz veya belirsiz gelirse ne olur?
Tiroid biyopsisinde her sonuç ilk seferde net gelmeyebilir. ATA FNA sayfası, nondiagnostik sonucun özellikle kistik nodüllerde görülebileceğini ve bu durumda tekrar biyopsinin gündeme gelebileceğini belirtir. Yani “yetersiz örnek” sonucu otomatik olarak kötü bir şey olduğu anlamına gelmez; bazen teknik ya da nodül yapısına bağlı bir durumdur.
İndeterminate yani belirsiz sonuçlar da sık soru yaratır. Bu grupta nodülün hücreleri kesin olarak benign ya da malign diye ayrıştırılamamış olabilir. Böyle durumlarda ikinci biyopsi, ek moleküler testler veya nodülün genel risk profiline göre cerrahi değerlendirme düşünülebilir. Karar, tek başına rapor kelimesine değil, ultrason ve klinikle birlikte verilir.
Bazı hastalar “Ben zaten bir kez biyopsi oldum, neden tekrar gerekiyor?” diye sorar. Cevap şudur: çünkü ilk biyopsinin amacı karar kalitesini artırmaktır. Eğer o karar kalitesi yetersiz kaldıysa, tekrar örnekleme çoğu zaman gereksiz değil, aksine daha güvenli bir adımdır.
Burada önemli olan nokta sabırlı ama sistematik ilerlemektir. Yetersiz veya belirsiz sonuçlar panik nedeni değil, kararın bir basamağıdır.,
Biyopsi benign geldiyse RF ve mikrodalga ablasyon ne zaman gündeme gelir?
İşte girişimsel tedavi açısından en önemli eşiklerden biri burasıdır. Biyopsi benign geldiyse, artık soru çoğu zaman “kanser mi?” sorusundan çıkar ve “bu nodül izlenecek mi, yoksa aktif tedavi gerektiriyor mu?” sorusuna döner. Eğer nodül büyüyorsa, boyunda baskı yapıyorsa, yutma güçlüğü veya dolgunluk hissi oluşturuyorsa, kozmetik olarak belirginleşiyorsa ya da aktif çalışan bir nodül olarak hormon dengesini bozuyorsa tedavi seçenekleri konuşulur.
Bu aşamada RF ve mikrodalga ablasyon önemli bir yer tutar. 2025 Endotext thermal ablation özeti, termal ablasyonun benign tiroid nodülleri ve seçilmiş otonom çalışan nodüllerde minimal invaziv bir alternatif olarak öne çıktığını vurgular. ATA’nın 2023 ablation statement duyurusu da benign tiroid nodüllerinde ablasyon tekniklerinin güvenli uygulanmasına dair çerçeveyi tanımlar.
[Tiroid Nodül Ablasyon Tedavisi](https://www.girisimsel.com.tr/ameliyatsiz-tedaviler/tiroid-nodul-ablasyon-tedavisi/) ve [Tiroid Ablasyonu Hakkında Sık Sorulan 10 Soru](https://www.girisimsel.com.tr/tiroid-ablasyonu-hakkinda-sik-sorulan-10-soru/) başlıklarında da anlatıldığı gibi, RF ablasyon ve mikrodalga ablasyonun temel mantığı tiroid bezinin tamamını almak değil; sorun çıkaran nodül dokusunu hedefleyerek hacmi küçültmektir. Bu özellikle bez koruyucu yaklaşım isteyen hastalar için çok değerlidir.
Burada önemli bir ayrım vardır: ablasyon biyopsinin alternatifi değildir. Tam tersine, çoğu zaman biyopsi ile benignlik netleştikten sonra konuşulan bir tedavidir. Endotext, birçok benign nodülde termal ablasyon öncesi benign sitolojinin genellikle en az iki ayrı biyopsiyle doğrulanmasının tercih edildiğini; bazı çok tipik benign nodüllerde veya otonom fonksiyon gösteren nodüllerde tek benign biyopsinin yeterli kabul edilebildiğini belirtir. Bu nedenle biyopsi ile ablasyon birbirinin rakibi değil, çoğu zaman birbirini tamamlayan adımlardır.
RF ile mikrodalga ablasyon arasında pratikte nasıl bir yerleşim var?
Her iki yöntem de termal ablasyon ailesindedir ve amaçları benzerdir: nodül hacmini azaltmak, bası ve kozmetik yakınmaları hafifletmek, mümkünse tiroid dokusunu korumak. Radyofrekans ablasyon daha uzun süredir yaygın kullanılan bir yöntemdir. Mikrodalga ablasyon ise belirli nodül yapılarında ve belirli teknik tercihlerde güçlü bir alternatif olarak öne çıkar.
Hasta açısından en önemli nokta çoğu zaman şudur: “Benim nodülüm için hangisi daha uygun?” Bunun cevabı cihaz isminden çok nodülün boyutu, yeri, çevre kritik yapılara yakınlığı, solid-kistik oranı, hormon davranışı ve uygulayıcı ekibin deneyimiyle belirlenir. Bu nedenle RF ile mikrodalga ablasyon arasında seçim, pazarlama diliyle değil teknik uygunlukla yapılmalıdır.
[Çok odaklı tiroid kanserinde mikrodalga ablasyonla cerrahi karşılaştırması](https://www.girisimsel.com.tr/mikrodalga-ablasyonla-cerrahi-karsilastirmasi/) başlığı, mikrodalga ablasyonun tiroid alanında ne kadar görünür hale geldiğini gösterir. Ancak günlük pratikte biyopsi benign gelen semptomatik nodüllerde asıl vurgu, hangi termal yöntemin hastaya en doku koruyucu ve en güvenli çözümü sunacağıdır.
Bir başka deyişle biyopsi, nodülün ne olduğunu anlamamızı sağlar; RF ve mikrodalga ablasyon ise seçilmiş hastada bu nodülle ne yapacağımızı daha çağdaş bir şekilde planlamamıza yardım eder.
Biz klinikte biyopsi kararını nasıl veriyoruz?
Biz klinikte önce nodülü değil, karar mantığını okuruz. İlk sorumuz “biyopsi yapalım mı?” değil; “bu nodül biyopsi gerektirecek bir risk profili taşıyor mu?” olur. Bunun için ultrason bulgularını, TSH’ı, gerekirse sintigrafiyi, hastanın semptomlarını, önceki ölçümleri ve varsa aile öyküsünü birlikte değerlendiririz.
Eğer nodül düşük riskli ve küçükse, çoğu zaman takip daha akılcıdır. Eğer ultrason şüpheliyse ve boyut eşiği biyopsi lehineyse, ince iğne aspirasyon biyopsisini öneririz. Eğer TSH düşükse ve nodül sıcak görünüyorsa, biyopsiden önce fonksiyonel değerlendirmeyi öne alırız. Yani her nodül için aynı refleksle ilerlemeyiz.
Biyopsi benign geldikten sonra ise karar ağacı değişir. Şikayet yapmayan, stabil bir nodülde takip yeterli olabilir. Buna karşılık büyüyen, baskı yapan, estetik rahatsızlık oluşturan veya hiperfonksiyon gösteren seçilmiş nodüllerde RF ya da mikrodalga ablasyon çoğu zaman cerrahiden önce ciddi biçimde değerlendirilmesi gereken seçeneklerdir.
Bizim için önemli olan, biyopsiyi gereksiz yere istememek ama gerektiğinde de geciktirmemektir. Aynı şekilde biyopsi benign diye her nodülü kaderine bırakmamak; uygun hastada bez koruyucu tedavi seçeneklerini zamanında konuşmaktır.
Ne zaman yeniden değerlendirme gerekir?
Daha önce biyopsi gerekmiyor denmiş bir nodülde zaman içinde büyüme, yeni mikrokalsifikasyonlar, sınır düzensizliği, lenf nodu değişiklikleri veya yeni başlayan ses kısıklığı gibi durumlar olursa plan yeniden değerlendirilmelidir. Benzer şekilde daha önce benign biyopsi sonucu olan nodüllerde de hızlı büyüme veya yeni semptom ortaya çıkarsa tekrar bakmak gerekir.
Eğer biyopsi sonucu belirsiz geldiyse, “bir şey çıkmadı” diye konuyu kapatmak doğru değildir. Bu grup, takip, tekrar biyopsi, moleküler inceleme veya cerrahi açısından daha dikkatli karar verilmesi gereken gruptur. Aynı şekilde nodül sıcaksa ve hormon fazlalığı gelişiyorsa, tanısal yaklaşım ile tedavi yaklaşımı birlikte gözden geçirilmelidir.
Bir başka önemli durum da hastanın psikolojik yüküdür. Bazı hastalar için “küçük, düşük riskli, takip edelim” kararı son derece konforludur. Bazıları ise aynı cümleyle aylarca rahat edemez. Bu noktada iyi değerlendirme, iyi iletişim ve gerekirse ikinci görüş almak karar kalitesini ciddi biçimde artırır.
Sonuç olarak tiroid nodülünde biyopsi, ne herkese uygulanan otomatik bir işlem ne de gereksiz korkuyla kaçınılması gereken bir adımdır. Doğru hastada, doğru zamanda, doğru nedenle yapıldığında tanısal sürecin en güçlü araçlarından biridir. Ve benignliği netleşen seçilmiş nodüllerde RF ile mikrodalga ablasyon gibi ameliyatsız tedavilerin kapısını açan da çoğu zaman bu doğru biyopsi kararıdır.
Sık Sorulan Sorular
Biyopsi için en önemli kriter boyut mu?
Boyut önemlidir ama tek kriter değildir. Aynı boyuttaki iki nodül, ultrason risk paternleri farklıysa biyopsi açısından farklı kararlar aldırabilir.
TSH düşükse yine de önce biyopsi mi yapılır?
Her zaman değil. TSH düşükse nodülün sıcak yani hiperfonksiyon gösteren bir nodül olup olmadığı sintigrafi ile değerlendirilebilir. Bu durumda biyopsi kararı farklılaşabilir.
Kistik veya spongiform nodüllerde biyopsi şart mıdır?
Çoğu zaman hayır. Özellikle küçük ve düşük riskli kistik ya da spongiform nodüller biyopsi yerine ultrason takibi ile izlenebilir.
İlk biyopsi yetersiz gelirse bu kötü bir işaret midir?
Hayır. Özellikle kistik nodüllerde yetersiz örnek olabilir. Böyle durumda tekrar biyopsi ya da klinik duruma göre yeniden değerlendirme planlanabilir.
Biyopsi benign geldiyse nodül tamamen önemsiz midir?
Hayır. Benign sonuç çok değerli bir güvencedir ama nodül büyürse, yeni şikayet yaparsa veya ultrason bulguları değişirse tekrar değerlendirme gerekebilir.
RF ve mikrodalga ablasyon biyopsinin yerine geçer mi?
Hayır. Genellikle geçmez. RF ve mikrodalga ablasyon çoğu zaman benignliği biyopsiyle netleşmiş, şikayet yapan seçilmiş nodüllerde konuşulan tedavilerdir.
RF ile mikrodalga ablasyon hangi durumda öne çıkar?
Biyopsi benign geldikten sonra büyüyen, baskı yapan, kozmetik sorun oluşturan veya seçilmiş otonom çalışan nodüllerde bez koruyucu ameliyatsız tedavi seçenekleri olarak öne çıkabilirler.